結論から言います。
これらは微妙に被っている部分はありますが別のものです。
どういう人で何が違うのか、なぜ似たような名前が乱立しているのかについて解説していきたいと思います。
そうした経緯を説明していこうとすると長くなるので、簡潔にまとめられているだけを見たい人は「名称の迷走問題まとめ」の項を御覧ください。
名称問題
前提条件
前提として、どうしても看護師に関わる法律や歴史の話を話をする必要があります。
アメリカでは、1965年代からナース・プラクティショナー(Nurse Practitioner: NP)という人たちが働いています。アメリカでの歴史は別の記事で書こうと思っていますが、ざっとどういう人達なのかはこの記事で書いています。
アメリカで誕生したNPは、医師不足と医療費の高騰を背景として、医学的知識を持ち一定程度の医療的処置も行える看護師として活躍の場を広げてきました。
日本でも遅れること約40年、医師不足・偏在による医療格差の解消や、看護師の高度専門職化への高まりなどから、アメリカのようなNP制度を日本にも作れないかという検討が始まります。
アメリカでは「NPは手術以外はできる」と言われるように、簡単な処置から麻薬を含む処方まで行っているそうですが、日本においては保助看法で看護師の業務については
傷病者若しくはじよく婦に対する療養上の世話又は診療の補助を行う
保健師助産師看護師法第5条
と決められていますので、日本にNPを導入しようとしても現行法ではこの範囲を超えられないわけです。
そして、「診療の補助」とはなんぞやという話になるわけです。
看護の業務のうち、「療養上の世話」というのは絶対的看護行為です。
看護師の判断によって行われる看護師の業務のことです。
一方、例えば看護師は手術は行なえません。器械出しなどの「補助」はできても執刀医になることはできません。
これは、「医業」であり、医業は医師でないと行えないからです。
医師でなければ、医業をなしてはならない。
医師法第17条
「医業」というのは、医師の医学的判断及び技術をもってするのでなければ人体に危害を及ぼし、又は危害を及ぼすおそれのある行為(医行為)のことです。
医行為(医業)は医師でなくては行えないはずですが、一定の医行為は「診療の補助」の範囲として、医師が看護師に指示し監督することで、看護師でも行うことができます。
しかし、どこまでを「診療の補助」とするのかは曖昧でした。
例えば以前は、静脈注射を看護師は行えなかったのはご存知でしょうか。
(旧)厚生省医務局長通知(昭和26年)では、「看護婦の業務の範囲外の行為であり、医師または歯科医師の指示があってもこれを行うことができない」とされていました。
今となっては「え?なんで?」と思うかもしれませんが、時代的な流れや看護師の専門知識や技術の向上を背景として変わったのです。
(平成14年厚労省医務局長通知で現在は静注も「診療の補助」に含まれるようになった)
このように「診療の補助」というのは曖昧で、時代と共に変わるものもありますが、医行為と看護行為の両方の側面があるので、「相対的看護行為」であり、「相対的医行為」です。
そこで偉い人たちが考えました。
「医行為を一般的な医行為・絶対的医行為・それ以外に分けよう」と。
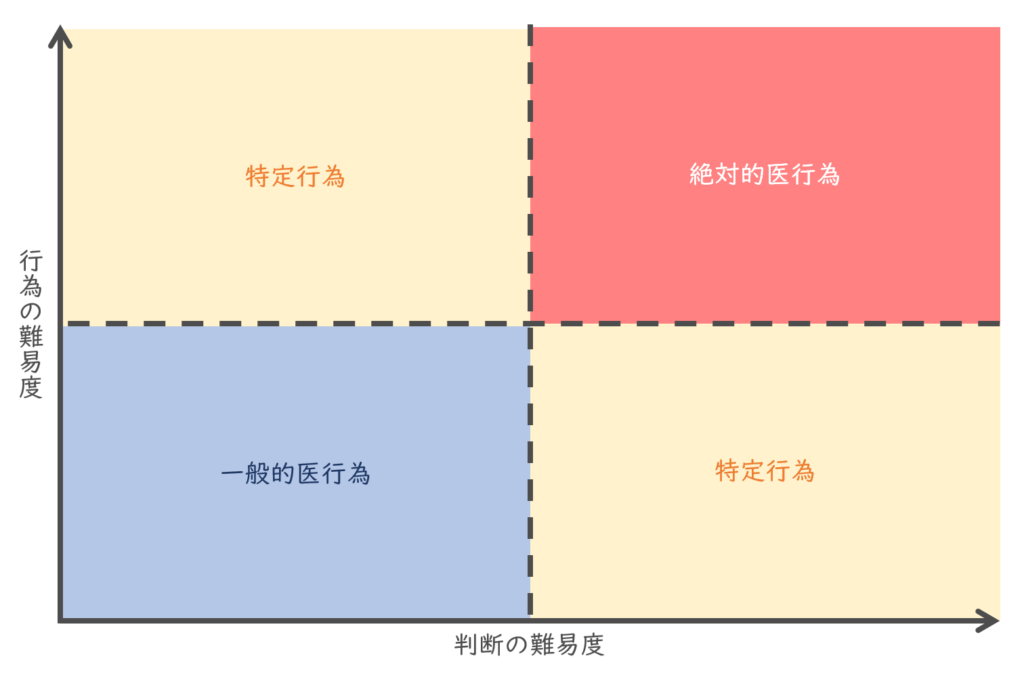
「行為の難易度」と「判断の難易度」を軸として、「チーム医療の推進に関する検討会」がこのようにすべての医行為を分類しました(お疲れさまです)。
「一般的医行為」は、尿道カテーテル挿入や静脈注射のように、医行為の中でも難易度も低く判断も難しくなくかつ比較的侵襲が少ないため、看護師ができる行為を言います。
一方、「絶対的医行為」は、高度な判断を要し難易度も高く、医師のように高度な医学の知識と技術が無いと行えない行為で、看護師が行ってはいけない行為を言います。
その間の「特定行為」とは、高度な技術や高度な判断を要するが、トレーニングを受けた看護師ならば安全に十分に配慮した上で医師の指示の下で行える行為のことを言います。
NP制度を日本にも作れないかという検討が始まった結果、
いきなり日本にアメリカのようなNPを持ってこようとしても時期尚早であり、社会的にも行政的にも受け入れられるわけはないですので、まず医師の包括的な指示の下で「特定行為」を行える看護師を制度化しようという形になりました。
現時点で法的に定められている特定行為は21区分38行為あります(厚労省)。
特定看護師

今までの前提条件を読んでいただいた方は「特定看護師」がなにかなんとなくわかると思います。
当初は特定行為の行える看護師、つまり「特定看護師(仮称)」として看護師免許と紐付けされるような資格の創設を目指していました。
しかし、「チーム医療推進会議」で検討されていた資格創設は、
「特定看護師(仮称)」→「看護師特定能力認証制度」→「特定行為に係る看護師の研修制度」
と、紆余曲折を経て、資格ではなく認証でもなく「研修制度」になり、2016年保助看法の改正で法制化されました。
なので、あくまで研修制度であり「特定看護師」という資格や認証があるわけではありません。
ただし「特定行為研修を修了した看護師」を略して「特定看護師」と呼称するのはOKなようです。
特定行為研修を受講するには、研修場所により異なりますが看護師経験が3~5年必要なようです。
38行為すべてを研修するわけではなく、1行為でも受講は可能なようですし、術後管理パッケージや救急領域パッケージ・人工呼吸器管理パッケージなど、いくつかの行為をまとめたパッケージ化も行われています。
これらを修了した看護師が、「特定看護師」と名乗ることができます。
ただし、「特定看護師」とは、38行為ある「特定行為に係る看護師の研修制度」をどれかひとつでも修了すれば名乗ることに問題はないですので、同じ「特定看護師」と名乗っている人でもAさんとBさんはできることが異なったりするわけで、分かりづらいし誤解を招きやすいと思いますので個人的にはあまり自称したい名称ではないですね。
診療看護師(NP)
前提条件のところで触れましたが、様々な社会的背景を要因として日本にもアメリカのNPのような制度を導入しようという動きがありました。
具体的には、2008年に、大分県立看護科学大学・国際医療福祉大学・東京医療保健大学の3校が日本におけるNP教育の養成とその標準化や法制化の検討を目的として日本NP連絡会という団体を発足させます。
日本NP連絡会は、翌2009年に日本NP協議会となり、更に2015年に日本NP教育大学院協議会に名称が変わり一般社団法人となります。
当初3校であった所属校は、2021年現在11校まで増えています。
こうした団体の行政への働きかけ等によって、2016年に保助看法が改正されたわけですが、前項を読んでいただいていればなんとなくわかると思いますが、当初の日本NP連絡会の目的としていたことと最終的に出来上がったものは大きく異なります。
特に、高度な実践能力や判断力を持つ看護師を養成するというところから始まったにもかかわらず、「特定行為」に落ち着いたことで、まるで「手技のテクニックの教育」かのように見られてしまうのは不幸なことです。
こうしたことを踏まえながら、日本NP教育大学院協議会は、将来的なNPの創設を目指すことは変わらず、2008年から看護師の役割拡大を見据えて現行法下でのNP教育を継続していきます。
診療看護師(NP)の養成は、日本NP教育大学院協議会の認定する11校の大学院で教育が行われており、受験には5年以上の看護師経験※が必要です。(※北海道医療大学のみ3年以上の看護師経験)
38行為の特定行為を含む、フィジカルアセスメント・薬理学・解剖学・疾病論など、医学的な知識・技術を修得し、それらの知識と技術を基に臨床推論を展開して必要な診療行為が提供できる教育を行っています。
2年の大学院教育を受けた後、日本NP教育大学院協議会の実施する認定試験に合格することで、診療看護師と認定されます。
診療看護師は、同協議会の民間資格であり、国家資格ではありません。
しかし、独立行政法人国立病院機構(NHO)などと提携して、「診療看護師として」働ける場は存在し、市中病院でも活動の場を広げています。
診療看護師は、あくまで現行法の範囲内なので、医師からの指示がなくとも自身の判断で一定の医行為が行えるアメリカ等のNPとは異なります。
海外のNP制度を、日本の現行法下の環境に合わせた形での日本版NPという位置づけです。
実際に、特に国立病院機構では、日本版NP(Japanese Nurse Practitioner)ということでJNPと呼ぶこともあります。
なお、診療看護師の養成課程でカリキュラム内で38行為全ての特定行為の研修を受けられるので、「診療看護師であれば特定看護師である」は成り立ちます。
診療看護師⇒特定看護師
診療看護師であることは、特定看護師であることの十分条件ですね。
なお、資料によれば「診療看護師(NP)」を商標登録出願を行ったがある団体の反対にあい却下されているため、診療看護師でなくとも診療看護師と名乗ること自体は可能です。
反対したのが一体どの団体なのかさっぱりわからないですが、「専門看護師」や「認定看護師」は商標登録を受けているため、徽章も含めて自由に使用することはできません。
ナース・プラクティショナー

NPでなく、「ナース・プラクティショナー」と呼称しているのは、現時点で2団体あります。
日本看護協会の「ナース・プラクティショナー(仮称)」と、日本看護系大学協議会(JANPU)の「ナースプラクティショナー(JANPU-NP)」です。
これらは、似たような名称ですが、日本NP教育大学院協議会の「診療看護師(NP)」とは別の意味を持っていて、この名称が迷走している問題の一因となっていると言っても差し支えないでしょう。
それぞれについて、説明していきます。
ナース・プラクティショナー(仮称)
日本看護協会は、ナース・プラクティショナー(仮称)として、看護師の医療的な判断や実施における裁量の拡大を進め、国家資格としてのNPの創設を目指しています。
日本看護協会の目指す姿は、医師の指示がなくとも看護師が一定程度の医行為が行えるアメリカ等のNPと同様の国家資格のようです。詳細については、日本看護協会HPをご参照ください。
現行法では、医行為(医業)は医師のみが行なえ、看護師は医師の指示の下で「診療の補助」として一部の医行為を代行することしかできないので、国家資格としてNPを創設しようと思ったら保助看法の改正が必要です。
ここまでであれば、良いことのように聞こえます。
ところが、この名称バラバラ問題をややこしくしている原因のひとつが日本看護協会にあると言えるのです。
ナース・プラクティショナーと呼称している中に、日本看護系大学協議会(JANPU)の認定するナースプラクティショナー(JANPU-NP)というのも存在し、日本看護協会・日本NP教育大学院協議会・JANPUの三者の足並みが全く揃っていないのです。
このあたりの迷走については、Up to date:診療看護師 Nurse Practitionerさんに詳しくまとめられているので参照されたい。
ナースプラクティショナー(JANPU-NP)
日本看護系大学協議会(JANPU)は、1975年に発足し、国公立・私立大学など約290校の看護系大学が所属する、看護教育の質の向上などを目的とする団体です。
日本看護協会とも繋がりが深く、専門看護師や認定看護師では、JANPUが養成課程を設置し日本看護協会が養成課程と個人の認定を行っています。
日本NP教育大学院協議会が2008年からNP教育(診療看護師の養成)を始めたことは前述しましたが、JANPUも遅れること数年、ナースプラクティショナー制度の検討と認定を始めました。

しかし、当初少なくとも2012年時点ではJANPUとしては、NP教育、特にすでに2008年から日本NP教育大学院協議会が行っていたNP教育については反対だったようです。

当初は看護師の裁量権の拡大や看護職の高度専門職化を目指していたにもかかわらず、専門領域も設定されず、紆余曲折の果てに「特定行為研修」といった「手技の習得」のように思えてしまう制度に収束してしまった点がJANPUとしては反対しているようです。
これについては、JANPUでなく日本NP教育大学院協議会の認定する大学院で学んでいる私からすると、NP教育は決して特定行為研修にこだわっているわけではなく、疾病論や解剖学・フィジカルアセスメントなどから診断を導く臨床推論力を鍛えるようなカリキュラムになっていると思いますし、それこそ将来的な制度改革も視野に入れた教育であると感じるので、誤解といえば誤解な気が個人的にはしますが、このあたりからJANPUと日本NP教育大学院協議会は袂を分かっていった印象です。
そんなこんなで、どうしたわけかJANPUの方でもNP教育を開始していくのですが、その過程で専門看護師の認定と同様に、JANPUがNP教育課程を設置し、日本看護協会がその認定を行う流れも決定します。

なお、日本NP教育大学院協議会も日本看護協会に認定を依頼していたようですが、前述の通りに「診療看護師」は日本NP教育大学院協議会の民間認定資格です。
「別個にナースプラクティショナーを作る」とまで書かれていますが、すでに別団体が行っていることに対して後から別個に作ろうと考えるに至った経緯は書かれていません。
やや不思議な話に感じますね。
しかし、ここで更に名称問題をややこしくする事態が起こります。
日本NP教育大学院協議会とは別個にJANPUがNP教育を開始したにも関わらず、日本看護協会が行う予定であったその認定について、合意が得られなかったようです。

詳しい理由はわかりませんが、日本看護協会としてはナース・プラクティショナー(仮称)として、将来的に国家資格としてのNP制度の設立を目指しているため、日本看護協会の目指すナース・プラクティショナー(仮称)と、JANPUの目指すナースプラクティショナー(ややこしい)に不一致があったか、将来的な制度の混乱を避けたかったのではないかと思います。
もし将来的に国家資格としてNPが設立された場合、日本看護協会がJANPUのナースプラクティショナーのみを認定していた場合、JANPUの方はそのまま国家資格化される可能性がありますが、JANPUより6年前からNP教育とNPとしての活動を開始していた(そして人数も多い)日本NP教育大学院協議会の資格の認定問題にもなりますし、両協議会を認定するならば最初から「別個にナースプラクティショナーを作る」必要はなかったことになりますから、両方認定しても逆にどちらかを認定しなくても混乱は免れないでしょう。
もうちょっとどうにか話し合えなかったのか?と思わざるを得ませんが、結局日本看護協会の認定は得られず、JANPUが独自に認定を行うことになりました。

JANPUでのNP教育が始まっているのに、認定の合意が得られず、新規募集を取りやめた大学が出てきているという。
資料によれば、2020年時点では、JANPU-NPの養成課程のある大学院は2校とのことですが、山形大学以外の情報が全くと言っていいほど出てこなかったので、あと1校がわかりませんでした。すみません。
なお、山形大学は、JANPUだけでなく日本NP教育大学院協議会の認定も受けているので、認定試験に受かれば、JANPU-NPにも診療看護師にもどちらにもなることができます。
JANPU-NPも、診療看護師と同様に民間認定資格であり、国家資格ではありません。
余談ですが、JANPU-NPの資格認定規程にある「役割」を読むと、臨床家として実践を行うというよりも、コンサルテーション・コーディネーションや教育的・研究的役割が主なのではないかという印象を受けました。
JANPUが同じく教育を行うような専門看護師とJANPU-NPを合わせて高度実践看護師(Advanced Practice Nurse: APN)とする方向のようですし、専門看護師と同じような役割を求めているのが日本NP教育大学院協議会や日本看護協会の考えるNPと異なる点なのかもしれません。

余談:周麻酔期看護師
NPとは少し毛色が異なるかもしれませんが、周麻酔期看護師という資格も存在します。
麻酔を必要とする術前~術中~術後までの患者管理を麻酔科チームと一緒に行う看護師のことです。
「周麻酔期看護」というのが日本では馴染みのない言葉ですが、海外ではNurse Anesthetist(NA)として活躍している国もあります。
日本では2010年に大学院で教育がスタートし、2021年現在私が調べた中では、横浜市立大学、信州大学、奈良県立医科大学、滋賀医科大学でコースが設定されていることを確認しました。
聖路加国際大学については、過去の募集や周麻酔期看護師が働いていることは確認できましたが、現在の募集については確認できませんでした。
こちらも国家資格ではなく、それぞれの大学で認定される資格のようです。
おそらく大学(院)の附属病院や関連病院に就職し、周麻酔期看護師として働くのでしょう。
術中麻酔は手術の安全に関わるだけでなく、術中の輸液量や人工呼吸器の管理は侵襲の大きさに関わりその後の回復過程に影響を与えますので、適切な管理を行われなければなりません。
しかしその担い手である麻酔科は激務で数も少ないです。
三重大病院での「並列麻酔」が問題になりましたが、実際問題として麻酔科医は少ないのに手術件数は多いというのが現状です。下品な話ですが手術をしないと報酬にならないわけですから、少ない麻酔科医で多くの手術件数を回そうと思ったら…というのは考える人がいても分からない話ではないでしょう。
周麻酔期看護師を導入することで、横浜市立大病院では麻酔業務が効率化されただけでなく、患者や家族の不安が軽減されるなど周麻酔期の質の向上をにもつながっているそうです(参考)。
周麻酔期看護師については、情報が少なく私の周囲にもいないので詳しく説明できませんが、こちらの資料が分かりやすいと思います。
名称の迷走問題まとめ
特定看護師
38行為ある「特定行為研修」を1つでも終了した看護師のこと。
診療看護師(NP)
日本NP教育大学院協議会の認定するNP。
臨床で日本の現行法に沿った形の日本版NP。
JANPUナースプラクティショナー(JANPU-NP)
JANPUの認定するNP。
将来的には米国のような専門領域ごとの教育を目指す。専門看護師的な役割のNP。
ナース・プラクティショナー(仮称)
日本看護協会が将来的な創設を検討している、米国NPのように医師の指示がなくても働ける国家資格としてのNP
特定看護師≠診療看護師≠ナースプラクティショナー≠ナース・プラクティショナー(仮称)ということです。
診療看護師(NP)やJANPU-NPであれば、特定看護師であるは成り立ちますが、特定看護師であることは診療看護師(NP)やJANPU-NPであることを示さないことに注意が必要です。
さらに、同じ「特定看護師」でも、38行為ある特定行為研修のどれを修了しているかはわかりません。一部なのか全部なのかも不明な点についても注意してください。
今後の展望
2020年9月、日本看護協会・JANPU・日本NP教育大学院協議会の3団体が連名で、自民党看護問題小委員会にNP創設に関する要望書を提出しました。
内容については、妥当というかもっともなことだと思うのですが、まず足元を固めるというかこれら3団体がもっと足並みを揃えるべきなのではないかと思ってしまいます。
もしかしたら、ネットの資料で確認できないようなところでは話し合いが少しずつ進んでいるのかもしれませんが…。
名称がバラバラであるのは、認定団体がそれぞれバラバラであるためです。
民間資格であり、統一が図られないままだと、就職の問題が出てきます。
日本NP教育大学院協議会は、独立行政法人国立病院機構などと手を組み、就職先を確保しています。診療看護師を資格として認め、NPとして雇ってもらう場があります。
しかし、JANPUは、一連の迷走から多くの学校がNP養成課程を持とうとは思わないのではないでしょうか。民間資格ですので、JANPU-NPを認めてもらえる病院がなければ、NPとして働くことは難しいでしょう。
問題は就職だけではありません。
認定団体がバラバラであり続ければ、NPに興味があっても今後の自分の進路を迷う人が出てくることも想像に難くないでしょう。
バーンアウト・超過勤務・結婚出産などにより看護師は優秀な方でも辞めていく方が多く、人材の流出が深刻な職業の1つです。
キャリアデザインの選択肢が豊富にあることは職としての魅力を増やすことに繋がりますが、この状況でNPは看護師のキャリアデザインの選択肢の1つになるでしょうか?
個人の方のブログですが、とても示唆に富む内容の記事を見つけました。
私が実際に見たり聞いたりしたわけではないのでなんとも言えませんが、日本看護協会の(少なくとも2019年時点での)NP教育に向けられる態度や認識が伺いしれますし、記事の終わりの方の引用も、この迷走を見ていると看護協会看護業界に当てはまる話だと感じないでしょうか?
診療看護師の学生として自分にできることは、謙虚に学び続け、実践を通してエビデンスを構築し、それをデータで示していくしかないのでしょう。
余談:
名称について正しく知っていればこんな記事を書かずにすみます。
JAPANPU-NPが診療看護師って…。













コメントを残す