こうした疑問は、クリティカル領域の看護師のよくある疑問ではないでしょうか。
病棟の看護師として働いていたときも後輩からよく質問されましたが、診療看護師(NP)として病棟の看護師と話していてもよく話題になります。
「A-lineの血圧が低いけど、『実測』で測ってダイジョウブだったので様子見てます」とか、「血圧、上が80なんですけど、どうします?」というようなアブナイ報告も受けます。

血圧が低い時のNIBP(非観血的血圧測定)は本当に「大丈夫」かわからないぞ!
低血圧が懸念なら「平均血圧」を気にしてくれ!
そもそもNIBPを「実測」というのはなぜだ!?
と、声を大にして言いたいことが多いのでここにまとめておきます
どうしても長くなってしまうし、歴史や血圧測定の原理の部分は興味ない人もいると思いますので、適宜内容を分割しています。
興味のあるところから読んでいただければと思います。
INTENSIVIST 3巻2号 (2011年4月) 特集「モニター」
を大いに参考にしています。
もっと詳しい内容に興味のある方はぜひ読んでみると良いと思います。
今回は血圧測定の歴史と、A-line・NIBPの測定原理についてです。
その他の記事はこちらから。
もくじ
血圧測定の歴史
血圧測定は「実測」から始まった
文献に残っている世界で初めて血圧測定を試みたのは、イギリスのスティーブン・ヘイルズ(Stephen Hales: 1677~1761年)という人です。
画像は1より。
彼は、1733年に馬の大腿の動脈(※)に真鍮管とガラス管を差し込んで、管の中を血液が約2.5mまで上昇することを観察したと言われています。
※絵ではどう見ても首に管を刺しているが、文献上は下腿の動脈(crural artery)
NIBP(非観血的血圧測定)のことを、なぜ「実測」というのかわかりませんが、
これは誰も文句のつけようがない「実測」じゃないでしょうか。
カフと水銀柱による血圧測定
次に、1896年にイタリアのリヴァ・ロッチ(Scipione Riva-Rocci: 1863~1937年)という人が、カフと水銀圧力計を用いた血圧測定法を考案しました。
カフを上腕に巻いて加圧していき、血流を途絶させるのに必要な圧力を測定しました。
これは今で言う収縮期血圧です。
その後、ロシア人のニコライ・コロトコフ(Nikolai Sergevich Korotkoff:1874~1920年)が、1905年に聴診法(コロトコフ音)による血圧測定法を考案しました。
これを読んでるような方にはいまさら説明不要かもしれません。医療者ならば必ず習うであろう血圧測定法でしょう。
カフを加圧して一度動脈の血流を途絶させたのち、
圧を抜いていったときに最初に音(コロトコフ音)が聞こえたときを収縮期血圧、最終的に音が小さくなり消失するときを拡張期血圧とする方法です。
血圧測定の原理
非観血的血圧測定(NIBP)の原理
2023年の日本で実際に使われている非観血的な血圧測定方法は、学生がコロトコフ法で測定する場合以外はほぼオシロメトリック法だと思います。
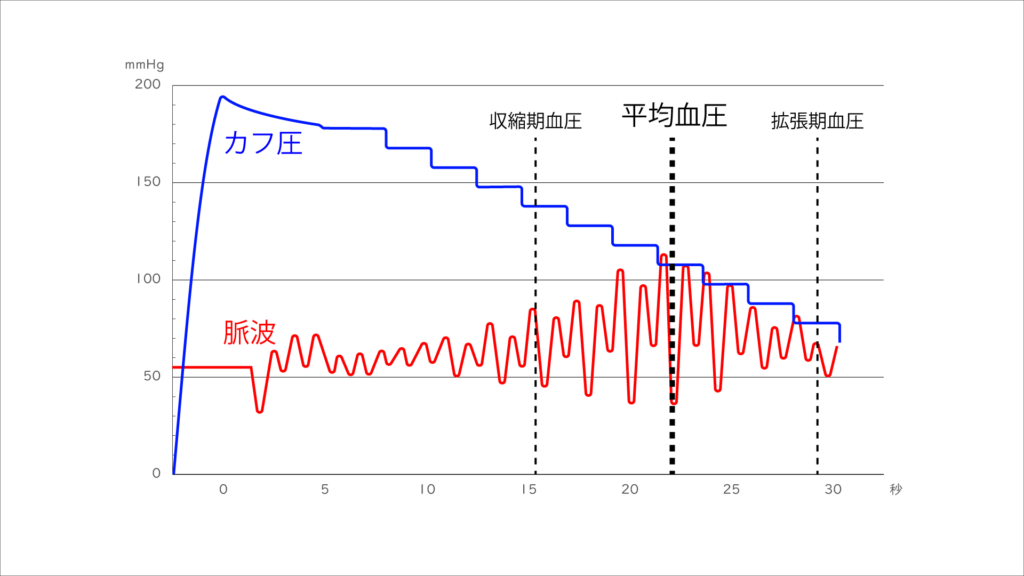
オシロメトリック法は、コロトコフ法と同じようにカフに空気を送り込み、徐々に排気して圧を下げていくことで血圧を測定する方法です。
具体的には、まずカフに空気を送り込んで血流を完全に遮断する程度の圧力をかけます。
その後、カフから徐々に空気を抜いていきます。
すると、ある圧力のときに動脈からの血流が再開し始め、カフ内に脈動(振動)が現れます。
このときの内圧が収縮期血圧に相当します。
内圧がさらに下がると、脈動の振幅が大きくなっていきます。
これは、カフの内圧が収縮期血圧より低くなることで、収縮期には血流がある程度通過できるようになるためです。
振幅が最大となるときの内圧が平均血圧に相当します。
その後、内圧が拡張期血圧以下になると、血流はカフによる圧迫を受けないため、脈動の振幅は小さくなります。振幅が最小になるときの内圧が拡張期血圧に相当します。
このように、カフの内圧と脈動の振幅の関係から血圧を測定できるのがオシロメトリック法の原理です。
カフと圧力センサーさえあれば、非侵襲的に血圧を簡単に測定できるため、臨床現場や家庭用の自動血圧計で広く利用されています。
実際には、振幅が最大になる内圧(平均血圧)を測定し、収縮期血圧と拡張期血圧は各メーカーや製品によって異なる計算やアルゴリズムによって算出されています。
オシロメトリック法は、血圧測定が簡易なため広く利用されていますが、カフサイズに注意が必要なことと、振動を感知するため体動には弱く、不整脈によっても測定精度にばらつきがあることが課題です。
あと余談ですが、個人的にはオシロメトリック法の血圧を「実測」と呼ぶ習慣は好きではありません。
全然「実測」じゃないですし。
観血的血圧測定(A-line)の原理
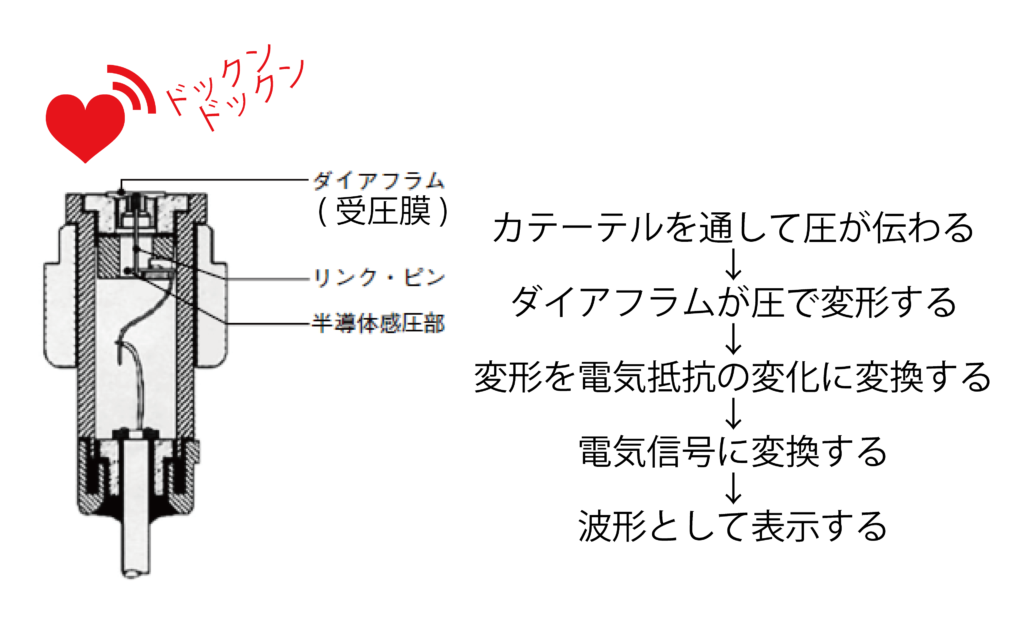
観血的血圧測定法の原理は、血管内に直接カテーテルを挿入し、そのカテーテル内の圧力変動を検出することで血圧を測定するというものです。
具体的には、橈骨動脈や大腿動脈などの動脈にカテーテルを挿入します。
カテーテルには「トランスデューサー」と呼ばれる圧力センサーが取り付けられており、血管内の圧力変動を電気信号に変換します。
血管内の圧力は、心臓の拍動による血液の流れで周期的に変動します。
収縮期には血圧が最高となり、拡張期に最低となります。
カテーテルの圧力センサーはこの圧力変動を捉え、収縮期の最高血圧と拡張期の最低血圧を連続的に検出できます。
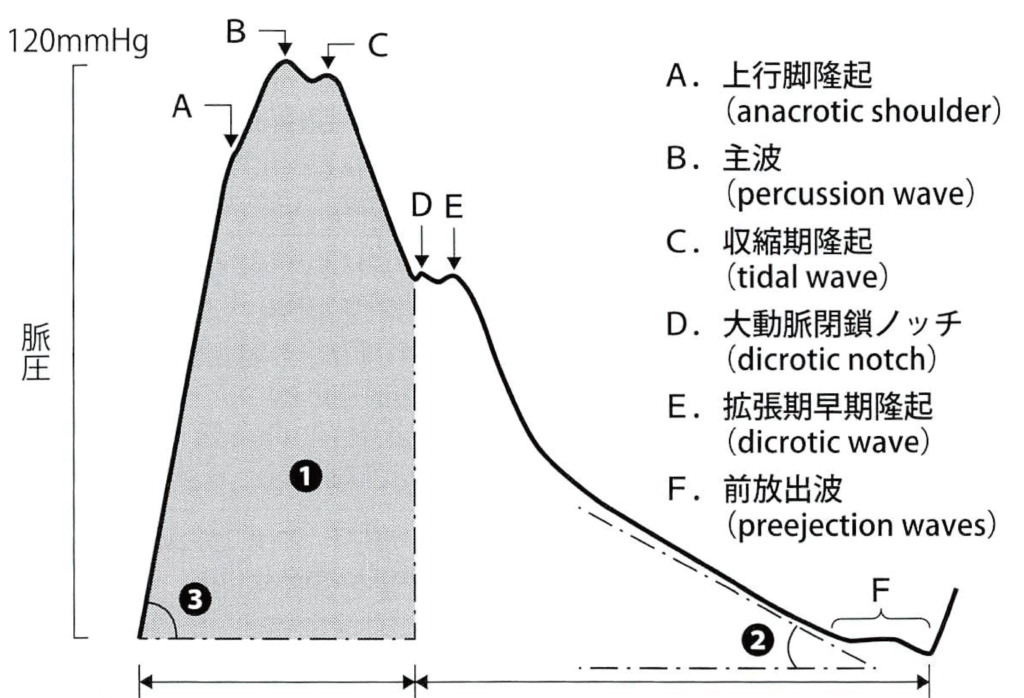
検出された信号は補正され、増幅器で強調された後、パソコンなどのモニターに下図のような波形と数値で表示されます。
山の最高点が収縮期血圧、谷の最低点が拡張期血圧です。
このように、心拍1回ごとに圧の波形を捉えられるのが、観血的血圧測定法の大きな特徴です。
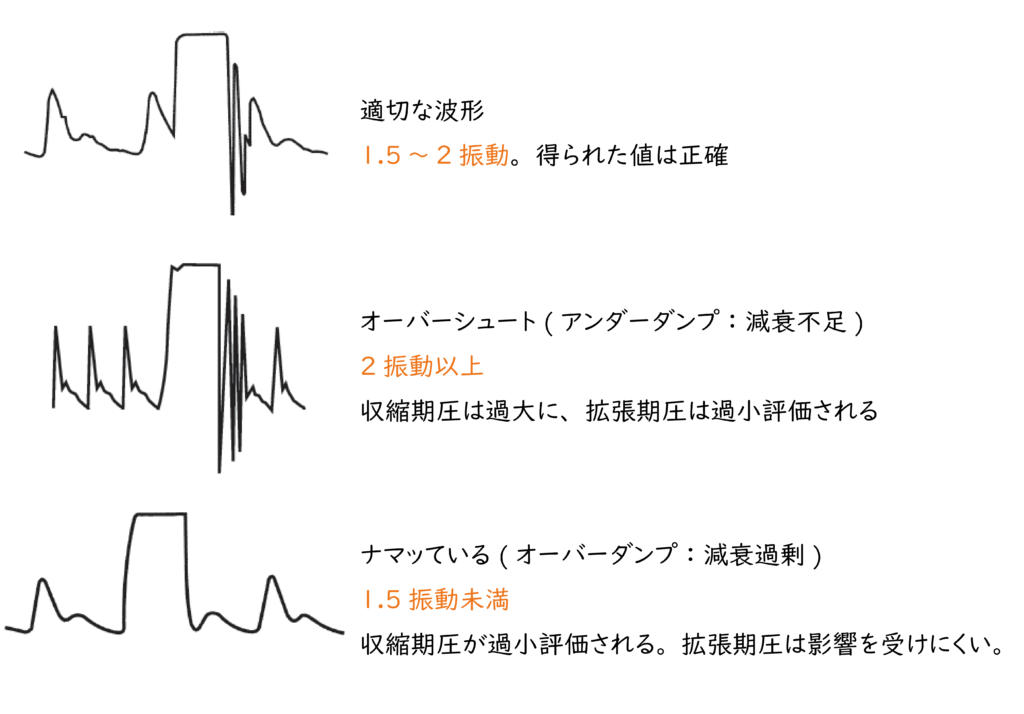
しかし、そんな観血的血圧測定法(A-line)も必ずしも正確な血圧であるとは言えません。
ダイアフラムに伝わる圧を波形として表示しているため、共振等何らかの原因により伝わる圧が増幅されれば血圧が高く表示され、逆に圧が減衰してしまえば血圧は低く表示されてしまいます。
具体的には、動脈硬化が強い、末梢動脈が締まっている、A-lineのカテーテルが長い・細い、気泡が混入している場合は、波が増幅されて「血圧」は高く表示されます。
オーバーシュートと言います。
逆に、刺入針が先当たりしている・折れている、敗血症などで動脈が拡張している(いわゆる末梢ポカポカ)、大きな気泡がある場合などには波は減衰し「血圧」は低く表示されます。
オーバーダンプと言います。現場では「ナマってる」と言われます。
また、A-lineは大気圧との相対差で圧を表示するので測定前に「0点」を設定する必要がありますが、その「0点」の設定が不適切な位置であったり、トランスデューサー(圧力センサー)の場所がずれている場合も、高くなったり低くなったりします。
いずれにせよ、その表示されている「血圧」は、正しい値ではありません。
オーバーシュートしているか、ナマッているかは、A-lineをフラッシュしてみると波形で判別できます。
2より引用一部加筆
オーバーシュートしている場合は、長すぎるカテーテルを短くする、気泡の混入を取り除く、余計な三方活栓を取り外すなどの対処可能な方法をまず試します。
それでもまだオーバーシュートしている場合、下図のような「ダンピングデバイス」を回路に挟むことで、適度にナマらせて適切な波形に近づけてくれます。
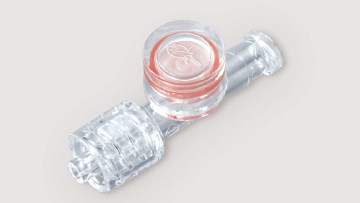
3より引用
ただし、ICUでA-lineが入っているような人の収縮期血圧が高くて困る場面は、心不全の後負荷が問題になるときや動脈性出血が懸念されるときくらいでしょうか。
1個1000円するので、(モニターがうるさい以外に)どうしても収縮期血圧で管理しなくてはいけない理由がなければ、ダンピングデバイスは不要じゃないかとも思います。
不要とするならば、A-line・NIBPの限界(次の記事)を知った上で、注意深く血圧をモニタリングする必要があります。
まとめ、次は「A-lineとNIBPどっちを信じたらいいの?」
いかがでしょう。
血圧測定の歴史が「観血的測定」から始まったのは意外ではなかったでしょうか。
NIBP、A-lineそれぞれにメリットとデメリットがあります。
・オシロメトリック法によるNIBPは簡便で広く利用されている
・オシロメトリック法では平均血圧を測定する。収縮期と拡張期は機械や企業によって計算方法が異なる
・オシロメトリック法は、カフサイズ、体動、不整脈によって不正確になる
・A-lineは、動脈内に留置されたカテーテルから伝わる波を圧力センサーで検知し波形として表示する
・圧波の伝わりによって、実際の血圧より高く表示されたり低く表示されたりする
・A-lineをフラッシュさせたときの波形で状態を判別できる
次回はいよいよ「A-lineとNIBPどっちを信じたらいいの?」という話です
- Booth, J. (1977) ‘A short history of blood pressure measurement’, Proceedings of the Royal Society of Medicine, 70(11), pp. 793–799. doi:10.1177/003591577707001112. ↩︎
- Quick Guide to Cardiopulmonary Care. Quick Guide to Cardiopulmonary Care | Edwards Lifesciences. https://www.edwards.com/healthcare-professionals/pages/quick-guide
↩︎ - R.O.S.E™. https://www.merit.co.jp/product_item_cate/r-o-s-e/ ↩︎















「A-lineの血圧がやたら高いんだけど…」
「A-lineと『実測』の血圧が違うけどどうしたらいい?」
「NIBPのことを『実測』というのはなぜ?」
「A-lineとNIBPはどっちのほうが正確なの?」
「A-line入ってる人でNIBPも測らなきゃいけないのはなぜ?」